
蕈類與雞蛋富含維生素D。(圖片來源:Adobe Stock)
2019年,日本厚生勞動省發表一般成人的維生素D建議攝取量:一天5.5~100g。然而對大多數現代人來說,長期暴露的環境不是陽光下,而是壓力,因此多半只能從食物中攝取維生素D。
維生素D富含於魚類和蕈類之中,特別是鮭魚,一片80g就含有26g;乾燥黑木耳每2g約可攝取2.6g的維生素D。以鮭魚來說,若想每天攝取100g的維生素D,就得每天吃上四片(320g)。
英國的知名營養學家霍布森(RobHobson)曾說,要想從食物中攝取每天必需的維生素D是不可能的任務,並指出實際上頂多只能攝取兩成。
這也表示,若擔心暴露在紫外線中而幾乎不晒太陽,將難以攝取足夠的維生素D。
尤其是高齡者,因皮膚老化,難以透過照射紫外線合成維生素D,更難補充維生素D。再加上上了年紀,食量減少,他們也不容易從食物中攝取適量的維生素D。
美國老年醫學會(AmericanGeriatricsSociety,AGS)也建議,為了維持健康,血液中維生素D濃度最好在30ng/ml以上;每天的維生素D建議攝取量則為100g。然而實際上卻難以達成。
更何況是在癌症支持療法一環的維生素D強化上,這樣的攝取量絕對是遠遠不夠的。
這也表示,必須考慮攝取比厚生勞動省建議的上限攝取量100g更多的維生素D。
一如美國老年醫學會指出,為了維持健康,血液中維生素D濃度最好在30ng/ml以上,每天的維生素D建議攝取量為100g。
我從這些數據得出的結論是,由健康輔助食品來補充維生素D,是最有效的方法。
使用輔助食品補充癌症患者的維生素D
因此,我首先針對包含術後無復發群體,共109名癌症患者,使其服用每錠含有25g維生素D的輔助食品,同時因應患者有無腫瘤及血液中維生素D濃度缺乏程度,在三個月期間調整其服用量。
具體內容如下:
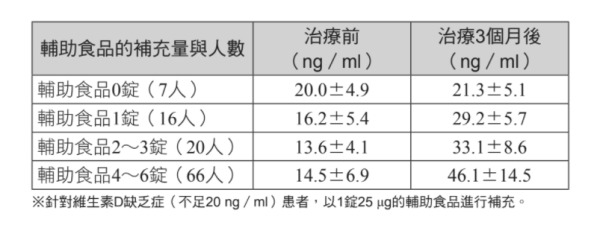
服用輔助食品0錠共7人,一天服用1錠有16人(25g),一天2~3錠有20人(50~75g),一天4~6錠有66人(100~150g)。在這當中,一天服用2~3錠的20人為術後無復發群體,一天4~6錠的66人為復發群體。無論哪一方都是嚴重缺乏維生素D的患者。
那麼三個月後,患者的血液中維生素D濃度出現了怎樣的變化呢?
使用輔助食品的癌症患者的維生素D補充量。(圖片來源:世茂出版社提供)
輔助食品0錠群體的血中維生素D濃度,在三個月之後並未出現統計上有意義的差距自不待言(±是透過取出平均值,表示一個數值範圍)。
不過,輔助食品1錠群體的平均濃度,從落在缺乏症的16.2ng/ml上升至不足的29ng/ml;2~3錠群體從缺乏症的13.6ng/ml則有了大幅改善,進入正常值33.1ng/ml;至於4~6錠群體,則從14.5ng/ml急速上升至46.1ng/ml。
在服用輔助食品的人當中,血液中維生素D濃度平均值為39.0ng/ml,維生素D缺乏率也從84%一鼓作氣降至6%。
此外,並未出現因過量補充維生素D而導致高血鈣症或腎功能障礙患者(在三個月一次的血液檢查後,會讓恢復正常數值的患者在維生素D輔助食品攝取上,減量至一天50~100g)。
於是,我對於癌症治療做出了以下的結論:一天必須攝取最少50g維生素D,並視症狀提高至100~150g。一般來說,癌症患者的維生素D缺乏症,也被認為和腸道吸收維生素D能力不佳有關。
口服補充維生素D大致分成三類,不同類型有不同的注意事項。(圖片來源:Adobe Stock)
攝取維生素D時的注意事項
口服補充維生素D大致分成三類:經肝、腎代謝轉化的非活性型維生素D、在肝臟等待代謝的活性型維生素D,以及不需經由肝、腎代謝的最終活性型維生素D。
後兩者活性型維生素D,也是醫師治療骨質疏鬆症和佝僂病患者的處方藥物。
為了強化維生素D的攝取,口服這類活性型維生素D要特別注意。尤其是無須經由肝、腎即可流動於血液中的最終活性型,不僅會影響副甲狀腺荷爾蒙正常分泌,還可能導致高血鈣症等嚴重的副作用。如此一來,腎臟的維生素D合成能力將明顯衰退,反而容易遭致脆弱性骨折、腎結石、心臟功能低下等嚴重危害。
相較之下,輔助食品中的則是非活性型維生素D。非活性型作為製造維生素D的代謝物質,會先暫時貯藏在肝臟,累積到一定程度後,再經腎臟代謝後轉為活性型。而其活性化,在副甲狀腺荷爾蒙及鈣濃度的嚴密控制下,擁有極高的安全性。
我在前文提到的患者,之所以並未出現維生素D過量症狀,也是因為服用的是非活性型維生素D的錠劑。
在維生素D的補充強化上,請避免服用製劑或輔助藥物,多多使用輔助食品。
本文由世茂出版社授權刊載,摘自《生酮飲食X維生素D,打造最強癌症療法》,作者:古川健司。
